食事や飲み物を利用した秘密裏の投薬
本項では英国法の範囲内における秘密裏の投薬について論じている。
精神医療の現場では,患者が服薬を拒否することが多い。認知障害患者は,服薬の有益性について説明を受けても,選択する能力がないこともある。このような場合,食事や飲み物に薬剤を混ぜて内緒で投与することが患者の最善の利益になるかどうかを,医療チームで検討することがある。このような処置は「秘密裏の投薬」と呼ばれる。英国では,こうした方法による違法な投薬や不適切な投薬から患者を守るために,英国王立薬剤師会と英国王立看護協会1 , 英国王立精神医学会2 によるガイダンスが示されている。このような介入に対する法的な枠組みは意思決定能力法(MCA)3 ,またはそれより頻度は低いが精神保健法(MHA)4 で定められている。
意思決定能力の評価3, 5, 6
秘密裏の投薬に該当する場合は,治療に関する意思決定能力を,主に処方者,通常はその患者の主治医3, 5,もしくは一般的ではないが薬剤師や処方看護師が評価する。看護師および処方者以外のコメディカルもそれぞれの専門職の行動規範に基づき,医師の評価が妥当であると納得しているべきである。意思決定能力を評価する際,検討されている特定の治療に関して評価を行わねばならない。能力は時とともに変化する可能性があるため,治療の検討時に評価を行うべきである。評価は患者の診療録と治療計画に記録する。
患者は,ある種の精神疾患または精神障害があるという前提で,さらに以下のうち 1 項目以上できない場合を除いて,治療に関する意思決定能力があると判断される。
- 治療決定に関する説明を理解できる
- 説明されたことを記憶できる
- 説明されたことを利用または比較考量して,意思決定に用いることができる
- (会話,手話またはその他の手段のいずれかにより)自らの決定を伝達できる
秘密裏の投薬に関するガイダンス
投薬に対して有効に拒否する能力があり,かつMHAの規定による強制入院に該当しない場合,患者の拒否判断は尊重すべきである。
有効に拒否する能力があるが,MHAの規定によって治療を受けている,または同法の規定によって措置入院の対象となる場合には,治療に関するMHAの規定が適用され,本Chapterの範囲外となる。
同意能力が欠如している患者および服薬していることを理解できない患者(例:意識不明患者)には,秘密裏に投薬する必要はないはずである。しかし同意能力がなくても,秘密裏に投薬されていなければ,投薬されていることに気付く患者もいる7 。例えば中等度の認知症で病識がなく,服薬の必要はないと思っている患者に対して,本人が気付かないようにお茶に液剤を混ぜて服用させることがある。本Chapterのガイダンスが適用されるのはこのような患者である。
意思決定能力のない患者でも,ある治療がその患者の最善の利益であり(MCA,第5項3 ),治療が避けるべき害に釣り合うものであると判断されれば,治療を行うことができる(MCA Code of Practice,第6.41章6 )。秘密裏の投薬が患者にとって有益であること,それにより患者自身や他者への重大な(精神的あるいは身体的)危害を回避できることが,明確に期待できるものとなるべきである。患者の生命を守り,健康状態の悪化を防ぎ,身体的・精神的健康を改善するために,当該治療が不可欠であることが必要条件である3, 6。
秘密裏の投薬は,少なくとも制限付きの選択肢であらねばならず,その前に他のすべての選択肢を試さねばならない。機能的な評価を実施し,患者がなぜ服薬を拒否するのかを理解しようと試みるべきである。他の投薬方法(例えば液剤)や,介護のなかで別のアプローチを試すこと(投薬時に時間を作って薬剤について患者に説明する,または患者の意識が比較的明敏であるか苦痛が少ない時間に投薬の時間を変えるなど)も検討すべきである8 。
秘密裏に投薬を行うという決定は1人の判断で行うのではなく,患者のケアにあたる多職種チーム,患者の親族,日常的に介護にあたる人々との話し合いで決定すべきである。「最善の利益に関する会議」を開くことが望ましい。「最善の利益に関する会議」において,秘密裏の投薬が,(それまで剥奪されていなかった)自由の剥奪となると判断された場合には,Deprivation of Liberty Safeguards(DoLS)の法的手続きをとるべきである。秘密裏の投薬に関して決定した事項は,投薬見直しの方法を含む明確な実施計画とともに,医療記録に注意深く記載する。この記録は医療記録を閲覧することで容易に利用できるようにし,秘密裏の投薬に関する決定は定期的に見直すべきである。
薬剤の変更毎に「最善の利益に関する会議」を開く必要はない。しかし,秘密裏の投薬を最初に検討するときに,医療従事者はどのような薬剤変更が見込まれるかについて考慮し,どの薬剤変更であれば新たに「最善の利益に関する会議」を開く必要があるかについて合意しておくべきである。この管理計画は,患者の診療録に記録すべきであろう。大幅な薬剤変更により副作用の発現が予期される場合には,変更の前に「最善の利益に関する会議」を開く。
医師は MCA の Practical Guide に従い,意思決定能力の評価を繰り返す頻度を決定する5 。 患者の能力回復を示す何らかの所見が得られた場合には,直ちに意思決定能力の評価を行う。そのような場合には,患者の最善の利益に基づく決定を行うことはできず,DoLSに基づく許可は無効であり,秘密裏の投薬は直ちに中止しなければならない。
最近の判例法では9, 10,秘密裏の投薬とDoLSに基づく許可の関係が以下のように取り扱われている。継続的な監視と制御の下に置かれ,自由に退去することができない場合に,その患者の自由は剥奪されている。秘密裏の投薬がその患者の行動または精神的健康に影響を及ぼし,鎮静作用が自由を奪う程度に及ぶ場合にのみ,秘密裏の投薬自体が自由の剥奪となる。ケア計画における秘密裏の投薬が,DoLSによる評価および許可の範囲内であることを明確に示す必要がある。
秘密裏に精神科薬剤投与を行うことを検討する場合には,以下を考慮する11。
- 患者がMHAの基準を満たす場合には,MCAに優先してMHAの対象となる。
- MHAの対象とならない患者に対する秘密裏の精神科薬剤投与が,精神的健康状態の悪化予防や改善に必要で,患者の最善の利益となる場合には,MCAを適用することができる。意思能力評価の記録,「最善の利益に関する会議」,薬剤師による見直し等,秘密裏の投薬に伴う通常の手順に従う必要がある。
- 鎮静作用があり患者の身体可動性を減退させる薬剤を投与する場合は(前の段落を参照),自由の剥奪に該当し,DoLSの対象となる可能性があるため,注意が必要である。検討されている秘密裏の精神科薬剤投与が自由の剥奪に該当するか否かの記録は重要である。注:入院に対する同意能力が欠如していることが明らかになり,かつMHAの規定による強制入院の基準を満たさない場合,DoLSを適用すべきである。したがって,服薬治療に対する同意能力が欠如している入院患者の大半はすでにMHAまたはDoLSの対象になっているが,服薬治療に対する同意は可能でなくとも入院に対する同意は可能な患者もいる。
プロセスの要約
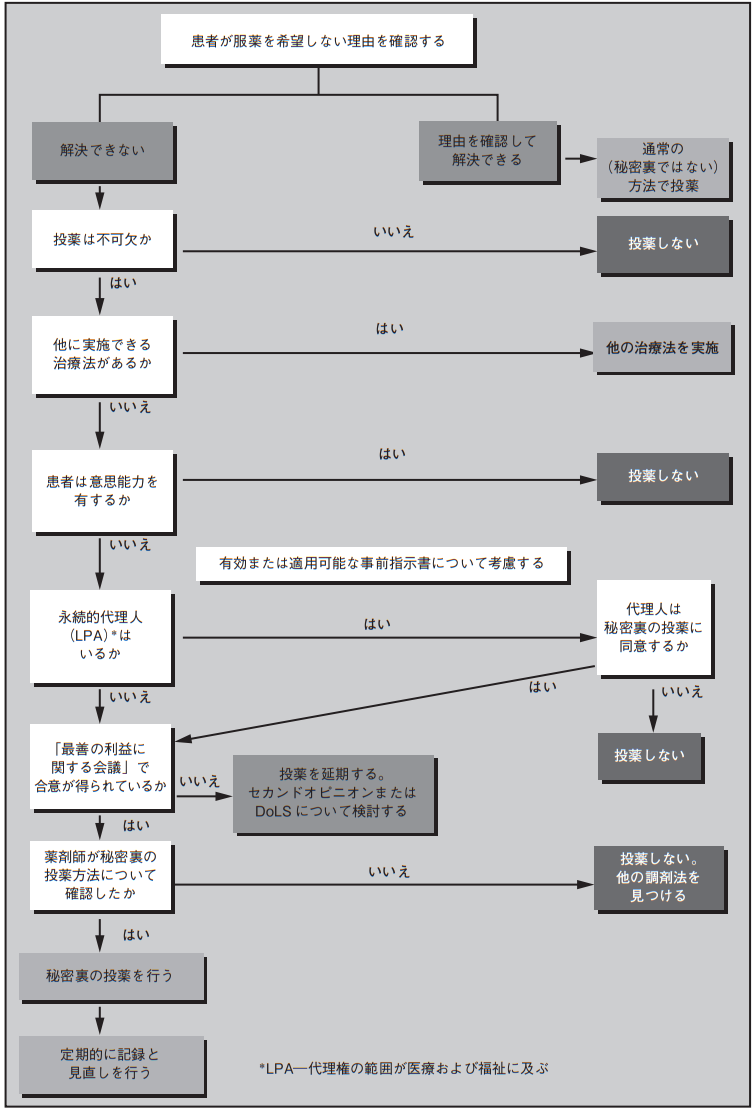
秘密裏の投薬プロセス(図 6.2)には,次の項目を含めるべきである。
- 秘密裏の投薬を検討する前に,通常の方法で隠さずに投薬するためのあらゆる努力がなされたことを確認する。
- 服薬治療について意思決定を行う能力を評価する。能力がある場合には患者の意思を尊重し,秘密裏の投薬は行わない。
- 患者の意思決定能力の評価結果を医療記録に記録し,能力がないと評価した場合にはその根拠を記録しておく。
- 意思決定能力がない場合には,関連する医療従事者,患者の意見や利益を代弁できる関係者[家族,友人,独立意思代弁人(IMCA)]が参加する「最善の利益に関する会議」を開く。この会議はオンラインで開いてもよい。MCAの下で医療および福祉に関する意思決定のために患者によって弁護士が指名されている場合には,この弁護士が会議に参加する。
- 会議の参加者は,患者が特定の薬剤または治療を拒否する事前の決定を行っていたかどうかを確認し,治療方針はこの事前の決定に基づいて定める。
- 「最善の利益に関する会議」では,MHA,DoLS等の公式な法的手続きが適切かどうかを検討する。秘密裏の投薬にこの法規が適用される場合や使用に関する議論は本ガイダンスの範囲を超えているが,必要であれば,事例毎に精神科専門医およびまたは法律家の意見を求めるべきである。
- 「最善の利益に関する会議」が行われるまでは秘密裏の投薬をすべきではない。緊急時には,介護者/看護スタッフ,処方者,家族/代弁人の間で簡単な話し合いを行い,緊急に決定することも可能であるが,できるだけ早く公式な会議を開くべきである。
- 会議後に,その結果について明確に文書化する必要がある。秘密裏の投薬を行うことが決まった場合には,製剤の粉砕および/または食事や飲み物と混ぜることで,薬剤の性質に影響がないかどうか,薬剤師に確認する。薬剤の投与法について処方箋の記述を修正する。
- 食事に混ぜて投与する場合は,患者が薬剤を確実に摂取するように,担当の看護師が責任を持って確認を行う。直接観察する,または医療チーム内の指名された者が患者の服薬を観察するとよい。
- 計画を立てて,秘密裏の投薬の継続が必要かどうか定期的に見直すべきである。
補足情報
- 介護施設に入所している患者については, NICE ガイドラインの Managing medicines in care homes(2014年3月)を参照されたい12, 13。このNICEガイドラインの基本原則は,本書の方針と同様である。精神保健従事者は,秘密裏の投薬に伴う手続きが正しく行われていない疑いがある場合には介護施設の責任者に通知し,責任者が助言に基づいた対応を行わない場合には,安全保護を目的とした紹介の可能性についてチームリーダーと話し合う義務がある。介護施設を支援する精神保健チームの役割は,介護施設と処方者(通常はかかりつけ医)がこの助言を実行できるよう支援することである。精神保健に関して複雑な対応が必要な患者については,精神保健チームが「最善の利益に関する会議」に参加または貢献することが望ましい場合がある。しかし,そのプロセスを管理するのは,処方者(通常はかかりつけ医),介護施設職員,介護施設の薬剤師であるべきである。
- 患者の親族や日常的に介護にあたる人による秘密裏の投薬に関する特定の制限はない。秘密裏に投薬を行うよう医療従事者(例:かかりつけ医)から助言を受け,この指針の基準を満たしている限り,特定の事例では許容される可能性がある。
図6.2 秘密裏の投薬の決定アルゴリズム
- 拒薬する患者に内服してもらうことは至難の業であり,あらゆる対応を尽くしたうえで,やむを得ず薬をお茶や味噌汁,ヨーグルト等に混ぜた秘密裏での投薬を要するケースがあるかもしれない。
- 本邦では秘密裏の投薬に関する厳密なアルゴリズムが現場レベルで運用されることは一般的ではなく,現場の判断に委ねられているのが実情である。
(辻井 崇)
参照文献
- Royal Pharmaceutical Society and Royal College of Nursing. Professional guidance on the administration of medicines in healthcare settings. 2019; https://www.rpharms.com/Portals/0/RPS%20document%20library/Open%20access/Professional%20standards/SSHM%20and%20Admin/Admin%20of%20Meds%20prof%20guidance.pdf?ver=2019-01-23-145026-567.
- Royal College of Psychiatrists. College statement on covert administration of medicines. Psychiatric Bulletin 2004; 28:385–386.
- Office of Public Sector Information. Mental capacity act 2005 – Chapter 9. 2005; http://www.legislation.gov.uk/ukpga/2005/9/pdfs/ukpga_20050009_en.pdf.
- The National Archives. Mental health act 2007; http://www.legislation.gov.uk/ukpga/2007/12/contents.
- British Medical Association and the Law Society. Assessment of mental capacity. a practical guide for doctors and lawyer, 4th ed. London: Law Society Publishing, 2015.
- Office of the Public Guardian. Mental capacity act code of practice (updated 2016). https://www.gov.uk/government/publications/mentalcapacity-act-code-of-practice.
- Department for Constitutional Affairs. Mental capacity act 2005 – code of practice. 2005; http://www.justice.gov.uk.
- Care Quality Commission. Covert administration of medicines. 2020; https://www.cqc.org.uk/guidance-providers/adult-social-care/ covert-administration-medicines.
- Hempsons. Newsflash: covert medication and DOLS – new court guidance. 2016; http://www.hempsons.co.uk/news/newsflash-covertmedication-dols-new-court-guidance.
- The Prescription Training Company Ltd. Covert administration of medicines. Recent court of protection ruling on covert medication – 6th July 2016. https://medicationtraining.co.uk/covert-administration-medicines.
- Care Quality Commission. Brief guide: covert medication in mental health services. 2016; https://www.cqc.org.uk/sites/default/files/20161122_briefguide-covert_medication.pdf.
- National Institute for Health and Care Excellence. Managing medicines in care homes. Social Care Guideline [SC1] 2014 (updated 2020); https://www.nice.org.uk/guidance/sc1.
- PrescQIPP. Bulletin 101 – Best practice guidance in covert administration of medication. 2015; https://www.prescqipp.info/umbraco/surface/authorisedmediasurface/index?url=%2fmedia%2f1174%2fb101-covert-administration-21.pdf.
その他の参照文献
Quality Care Commission. Covert administration of medicines 2020; https://www.cqc.org.uk/guidance-providers/adult-social-care/covertadministration-medicines
Kelly Fatemi. Covert administration of medicines in care homes The Pharmaceutical Journal 2016. https://www.pharmaceutical-journal.com/ cpd-and-learning/learning-article/covert-administration-of-medicines-in-care-homes/20201536.fullarticle?firstPass=false
National Institute for Health and Care Excellence. Medicines Management in care Homes. NICE Quality Standard 2015; https://www.nice.org. uk/guidance/qs85/resources/medicines-management-in-care-homes-pdf-2098910254021
スコットランド
Mental Welfare Commission for Scotland. Good Practice Guide: Covert administration 2013 (reviewed 2017); https://www.mwcscot.org.uk/sites/default/files/2019-06/covert_medication.pdf

